| |
| CONTROLLO
DELLE VIE AEREE & INTUBAZIONE |
|
|
| |
LINEE-GUIDA SIAARTI PER L'INTUBAZIONE DIFFICILE E
LA DIFFICOLTÀ DI CONTROLLO DELLE VIE AEREESOCIETA' ITALIANA DI
ANESTESIA ANALGESIA RIANIMAZIONE E TERAPIA INTENSIVA
GRUPPO DI STUDIO "VIE
AEREE DIFFICILI"
Intubazione difficile e
controllo delle vie aeree
Coordinatore: Giulio
Frova
Componenti:
Felice Agrò, Giovanni Amicucci, Gaetano Azzimonti, Gabriella Bettelli,
Antonio Brienza, Alessandro Di Filippo, Renato Favero, Gabriella Giurati,
Arturo Guarino, Giorgio Ivani, Gabriella Lombardo, Alessqndro Luzi,
Stefano Muttini, Giampaolo Novelli, Flavia Petrini, Giovanni Rosa, Roberto
Rosi, Paolo Ruju, Ida Salvo, Gianpaolo Serafini, Giorgio Servadio, Angela
Sgandurra, Giuseppe Testori, Giorgio Torri, Rosalba Tufano, Sergio Vesconi,
Paolo Zuccoli
Giugno 1998
tratte dal sito della
SIAARTI
(Società Italiana di Anestesia Analgesia Rianimazione e Terapia Intensiva)
|
1. PREMESSA
1.1. Le linee-guida sono
raccomandazioni generali di buona pratica clinica ricavate da una analisi
sistematica della letteratura e destinate a ridurre la mortalità e la morbidità
legate al controllo difficile delle
vie aeree. Il
loro obiettivo è di aiutare il singolo anestesista a prendere delle decisioni in
merito a questo problema e a mettere a punto un proprio piano di trattamento
semplificato o
algoritmo
da
applicare in caso di difficoltà. Non possono essere intese come regole
vincolanti e la loro applicazione non può dare garanzia costante di successo
data la molteplicità delle evenienze possibili.
1.2. E' stata effettuata un'analisi della
letteratura riferita gli ultimi 15 anni. Sono stati esaminati 670 lavori
sull'argomento e ad ognuno di essi è stato attribuito un punteggio che
rispecchia il grado di evidenza fornito dal lavoro nel rispondere al quesito
formulato; il punteggio, indicato con le lettere A,B,C, è in rapporto col
disegno impiegato per lo studio. Criterio informativo del documento è
stato di indicare dapprima le principali opinioni ricavabili dalla letteratura e
riportare successivamente le raccomandazioni indicandone l'evidenza.
1.3. Questo metodo di lavoro basato sulla
revisione della letteratura può non fornire risposte con elevati gradi di
evidenza (e di conseguenza raccomandazioni di particolare forza) a causa della
scarsità di lavori con ampi trials randomizzati e delle caratteristiche stesse
dell'argomento: a) le difficoltà sono rare e individuali, b) pochi anestesisti
accumulano una esperienza così ampia da essere veramente equilibrata, c) lo
sviluppo tecnologico rapido può rendere obsoleta una procedura prima largamente
approvata, d) una conoscenza esatta della situazione reale è impedita dalla
comprensibile riluttanza a rendere pubblici gli incidenti o i "quasi incidenti".
L'argomento mal si presta a disegni prospettici
randomizzati e prende in considerazione situazioni ed eventi da affrontarsi più
con atteggiamento improntato alla "good practice" nella quotidianità
clinica che non assunti derivati da lavori sperimentali. In quest'ottica,
assumono quindi importanza anche lavori teoricamente a basso grado di evidenza,
quali quelli basati su opinioni di esperti.
1.4. La Commissione ha scelto di usare la
seguente terminologia: indispensabile, consigliabile, opportuno, non
consigliabile, allo scopo di graduare ulteriormente le
raccomandazioni.
1.5. Le raccomandazioni sono riferite al paziente
adulto.
Per quanto attiene al paziente in età pediatrica si veda al paragrafo 11. Si
ritiene opportuna una revisione del documento almeno quinquennale.
2.
DIMENSIONE
DEL PROBLEMA E SUA INCIDENZA
2.1. I dati di incidenza riportati dalla
letteratura sul controllo difficile delle vie aeree sono spesso contraddittori
perché hanno risentito sia della mancanza di univoche definizioni fino a tempi
recenti, sia del modificato comportamento degli operatori.
2.2. Il 30% degli incidenti totalmente riferibili
all'anestesia è sostenuto da difficoltà di controllo della via aerea; il 70% di
tali incidenti hanno comportato morte o danno cerebrale permanente.
2.3. L'incidenza di intubazione difficile in
senso lato è compresa tra lo 0,5 e il 20 % ed è influenzata dal tipo di
chirurgia (generale, ostetrica, otorinolaringoiatrica) e dalla sede (intra o
extraospedaliera). L'incidenza di laringoscopia difficile di grado 3 (vedi
allegato 1) è assai più bassa, dell'ordine dello 0,05% (pari a un caso su 2000);
la laringoscopia di grado 4 imprevista è ancora minore. L'incidenza di
intubazione fallita è un dato influenzato dalla precoce rinuncia ed eventuale
scelta di altre tecniche, oggi più frequente che nel passato. L'incidenza di
difficoltà a ventilare non è nota. L'incidenza di intubazione fallita associata
a difficoltà a ventilare è dell'ordine di 0,01% (pari a un caso su 10.000).
3.
DEFINIZIONI
3.1. DIFFICOLTA' DI CONTROLLO DELLA VIA AEREA
Per difficoltà di controllo della via
aerea si intende la difficoltà a ventilare in maschera e/o a intubare.
3.2. DIFFICOLTA' A VENTILARE IN MASCHERA
La Commissione ha adottato, pur nella sua
genericità, la definizione proposta dalle linee-guida americane.
Per
difficoltà a ventilare in
maschera si intende l'impossibilità da parte dell'anestesista a mantenere una
saturazione del 90% in ossigeno puro e maschera facciale, in un paziente con
funzione respiratoria normale.
3.3. INTUBAZIONE DIFFICILE
La Commissione ha parzialmente modificato le
definizioni americane e francesi, stabilendo che per intubazione difficile
si intende una procedura che sia stata caratterizzata da una laringoscopia
difficile (3 e 4) o abbia richiesto almeno 4 tentativi o più di 5 minuti per la
sua esecuzione indipendentemente dal grado di esperienza dell'anestesista.
(Per quanto riguarda il numero di tentativi, nelle linee-guida francesi si parla
di "più di 2 tentativi" da parte di un anestesista "sperimentato" il che
equivale a 3; nell'ipotesi frequente di un precedente tentativo da parte di un
non esperto, diventano in pratica 4. Nelle linee guida ASA si parla invece di
più di 3 senza riferirsi a specifica esperienza, ma indicando un anestesista di
normale esperienza. Per il problema tempo, si ritiene troppo lungo l'intervallo
indicato nelle altre linee-guida e non rappresentativo del limitato numero di
tentativi previsti dalla definizione.
La commissione ritiene infine che la definizione non possa prescindere dal grado
di visibilità della glottide:
non è necessario eseguire quattro
tentativi perché un anestesista esperto, dopo 2 laringoscopie correttamente
eseguite, possa affermare che è difficile o impossibile una intubazione con
laringoscopia 4 o 3.
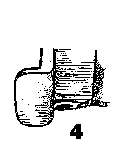
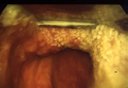
3.4. LARINGOSCOPIA DIFFICILE
La Commissione ha fatto propria la definizione
ASA. Per laringoscopia difficile
si intende
l'impossibilità ad
evidenziare la glottide con il laringoscopio convenzionale a lama curva.
Essa corrisponde ai gradi 3 e 4 della classificazione di Cormack e Lehane (vedi
allegati), nei quali si riesce ad evidenziare rispettivamente la sola
epiglottide o solo la lingua.
4.
PREVISIONE
DI DIFFICOLTA'
4.1. Nella pratica clinica la difficoltà si
presenta in modo inaspettato nel 15-30% dei casi.
4.2. La difficoltà sarebbe tuttavia prevedibile in oltre il 90% dei casi con una
valutazione preoperatoria adeguata.
4.3. La previsione di difficoltà si basa: a) sulla raccolta anamnestica mirata
(patologia congenita e acquisita a carico di naso, lingua, denti, articolazioni
temporo-mandibolari, colonna cervicale; precedenti interventi e intubazioni,
ecc.), b) sull' esame ispettivo del paziente di faccia (collo corto e largo,
esiti cicatriziali, gozzo) e di
profilo (prognatismo
mascellare e/o micrognazia),
c) sulla palpazione del collo (reperi anatomici, caratteristiche dello spazio
sottomandibolare, motilità), d) sul rilievo dei seguenti dati (vedi allegati):
| a) |
misura della distanza interdentaria=
distanza tra incisivi superiori e inferiori a bocca spalancata
|
| b) |
visibilità delle strutture faringee (test
di Mallampati) =visione strutture faringee nel paziente seduto o supino
a bocca spalancata e lingua sporta spontaneamente e senza fonazione
I visibili palato
molle, fauci, ugola, pilastri.
II visibili palato molle, fauci, ugola.
III visibili palato molle, base ugola.
IV visibili palato osseo, palato molle non visibile
 |
| c) |
misura della distanza mento-tiroide (pomo
dAdamo)= distanza tra punto più sporgente della sinfisi mentoniera e
pomo d'Adamo a testa iperestesa
|
| d) |
misura della distanza mento-ioide=
distanza tra parte punto più sporgente della sinfisi mentoniera e parte superiore dell'osso ioide a testa
iperestesa
|
| e) |
misura del prognatismo mascellare e sua
correggibilità
|
| f) |
misura della distanza mento-giugulo=
distanza tra sinfisi mentoniera e margine superiore dello sterno a
testa iperestesa
|
| g) |
motilità globale del collo |
4.4. La previsione di difficoltà o di
impossibilità a intubare si può basare sia su una grave deviazione dalla norma
di uno solo di questi dati, sia sulla alterazione modesta di più parametri
insieme.
4.5. La letteratura ritiene che i seguenti valori
possano, anche singolarmente, dare la certezza o unelevata previsione di
difficoltà :
a)
meno di 20 mm
per la distanza interdentaria.
b) marcata sporgenza dei denti superiori rispetto agli inferiori (prognatismo
mascellare) non correggibile
c) distanza mento-tiroide uguale o minore di 60 mm
d) test di Mallampati 4
e) macroglossia con micrognazia evidente
f) collo fisso in flessione
g) esiti cicatriziali o post-attinici gravi a carico del pavimento linguale
4.6. Valori ai limiti della norma e che, solo se
associati fra loro, possono portare anche a certezza di
difficoltà
sono considerati:
a) distanza interdentaria
sotto i 35 mm
b) prognatismo e retrognazia modesti
c) distanza mento-ioide inferiore a 40 mm
d) distanza mento-tiroide uguale o inferiore a 65 mm
e) test di Mallampati 2-3
f) ridotta flesso-estensione testa e collo
RACCOMANDAZIONI
|
1) |
È consigliabile, sia in condizioni
elettive sia in urgenza, sia in previsione di una anestesia generale sia
loco-regionale, una raccolta anamnestica e una valutazione preoperatoria
accurata e mirata al problema vie aeree. Esse permettono di prevedere
buona parte delle difficoltà e consentono di pianificare il modo per
affrontarle (B). |
|
2) |
È consigliabile che tutti i rilievi
fatti vengano riportati per iscritto nella cartella di anestesia (C).
|
|
3) |
È indispensabile l'esecuzione
sistematica almeno di:
test di Mallampati,
misura
distanza interdentaria e distanza mento-tiroide
(C). |
5.
PIANIFICAZIONE
NELLA DIFFICOLTA' IMPREVISTA
5.1. La maggior parte delle difficoltà impreviste
vengono considerate pseudodifficoltà e attribuite alla inesperienza nella
esecuzione corretta della manovra di intubazione. L'aiuto di un esperto, la
ricerca della posizione di Jackson modificata (sniffing)
e la
manipolazione della laringe
(pressione verso il dorso,
verso l'alto e verso il lato destro del paziente) ne permettono spesso il
superamento. Una frazione relativamente piccola non si risolve con tali
accorgimenti e richiede il ricorso alla ripetizione del tentativo con presidi
alternativi e/o procedure diverse da quelle standard (per standard si intende
l'uso del laringoscopio a lama curva e tubo tracheale non mandrinato).
5.2. Molte componenti influenzano il
comportamento dell'anestesista in tali casi, come la sua esperienza, la
conoscenza di presidi e tecniche alternative, il materiale disponibile, le
condizioni cliniche, il grado di ossigenazione e la ventilabilità del paziente,
ma sopratutto il grado di urgenza dell'intervento (elettivo, urgenza
differibile, emergenza) e qual'è stata la visione laringoscopica ottenuta al
primo tentativo corretto.
5.3. I presidi proposti in commercio come
opzioni alternative per l'intubazione difficile imprevista sono molti e le loro
indicazioni sono solo in parte definite. Una frequente distinzione è tra sistemi
semplici e complessi, ma i criteri per stabilire la semplicità di un
presidio sono opinabili, a volte sono riferiti al costo e altre alla complessità
tecnica o ai tempi di apprendimento. Una seconda distinzione, tra sistemi che
consentono la visione diretta della glottide e sistemi a visione indiretta,
non ha riferimento alcuno con la destinazione d'impiego, né con la priorità
d'impiego. Una distinzione più utile è tra
presidi destinati a
fronteggiare l'imprevisto
o
destinati alla
difficoltà prevista.
Con
significato eminentemente pratico, una ulteriore distinzione viene fatta tra
presidi che è necessario avere immediatamente a portata di mano e presidi che
non sono indispensabili nell'emergenza. Indipendentemente da queste
classificazioni, il termine opzioni alternative
andrebbe riferito
solo a presidi e metodiche destinati ai tentativi d'intubazione successivi al
primo e diversi dall'attrezzatura standard come sopra definita.
5.4. Tale incertezza terminologica si riflette
nelle linee-guida pubblicate quando suggeriscono che una unità portatile con
attrezzatura specifica per il controllo delle vie aeree sia sempre prontamente
disponibile. Come attrezzatura specifica, senza indicazione di priorità, l'ASA
ad esempio indica i seguenti presidi:
1) lame laringoscopiche alternative, 2) tubi di diametro diverso, 3) mandrini
corti e pinza di Magill, 4) introduttori e tube-exchanger, 5) set per
intubazione retrograda, 6) maschera laringea, 7) Combitube, 8) set per
cricotirotomia, 9) analizzatore di CO2, 10) attrezzatura per intubazione
fibroscopica. Altri ritengono invece opportuno sia identificare tra di essi i
presidi "alternativi" in senso stretto e quelli indispensabili per ogni
imprevisto, sia poterne disporre ovunque si esegua una anestesia generale,
mentre un carrello con presidi non necessari nell'immediato può essere
eventualmente disponibile.
5.5. I gravi incidenti da intubazione (morte o
danno cerebrale) sono stati attribuiti alle conseguenze dell'ipossia. Fatta
eccezione per la malposizione del tubo (intubazione esofagea), la causa dell'ipossia
non è stata riferita sempre alla mancata intubazione, ma sono stati chiamati in
causa di volta in volta la molteplicità dei tentativi da parte di più operatori,
l'impiego reiterato della stessa attrezzatura, la mancata ossigenazione, il
vomito e l'inalazione tra i tentativi, l'inventilabilità progressiva da edema
traumatico.
5.6. Difficoltà imprevista nella situazione
elettiva.
Se non si hanno problemi di ossigenazione e la
ventilabilità in maschera facciale, con o senza cannula orofaringea, è buona, i
cardini del percorso più ampiamente consigliato in letteratura sono i seguenti:
|
a) |
ricercare la collaborazione |
|
b) |
quantificare la difficoltà
laringoscopica e subordinare le scelta a tale dato |
|
c) |
limitare numericamente i
tentativi |
|
d) |
rinunciare fin dall'inizio in
caso di difficoltà abitualmente considerata non superabile con strumenti
"alternativi" |
|
e) |
rinunciare dopo tre tentativi
falliti in mani esperte e recuperare il respiro spontaneo e la coscienza |
|
f) |
scegliere tra rinvio
dell'intervento, prosecuzione con anestesia loco-regionale, ricorso ad
intubazione da sveglio in anestesia locale, immediata o differita |
Se il paziente diventa difficilmente ventilabile
si passa dalla maschera
facciale alla
laringea (o al Combitube). Se resta
inventilabile, è indicato il precoce ricorso alla
ossigenazione transtracheale
5.7. Difficoltà imprevista nella situazione di
urgenza differibile.
In queste situazioni (es.= taglio cesareo senza
sofferenza materno-fetale), dalla letteratura non emergono proposte diverse da
quanto rilevato al precedente paragrafo. Nel caso di una laringoscopia di grado
4, a differenza delle situazioni elettive, non è possibile rinviare
lintervento, ma solo differirlo di poco. In questa evenienza, una volta
risvegliato il paziente, si può procedere ad anestesia locoregionale o, se lintubazione
è ritenuta preferibile per la conduzione dell'intervento, questultima viene
eseguita da sveglio, in anestesia locale. Dopo il tempo necessario per l'intubazione,
si procede nuovamente all'induzione. In questi casi di impossibilità ad intubare
con tecnica laringoscopica standard, la prosecuzione in maschera facciale, o con
cannula orofaringea cuffiata o in maschera laringea è considerata potenzialmente
a rischio e viene riservata alle situazioni di cui al paragrafo successivo.
5.8. Difficoltà imprevista nella situazione di
emergenza chirurgica.
In situazioni di chiara emergenza (es.= taglio
cesareo con sofferenza materno-fetale), cambia il contesto nel quale si opta per
la prosecuzione in narcosi senza intubazione tracheale dopo una intubazione
impossibile. Il bilancio costi-benefici è diverso e il rischio di vomito diviene
di secondaria importanza rispetto alla emergenza da fronteggiare.
5.8.1. Per l'assistenza o il controllo del
respiro senza il tubo sono state utilizzate diverse attrezzature:
tradizionalmente si è ricorsi alla maschera facciale con o senza cannula
orofaringea di Guedel, successivamente è stata introdotta la maschera laringea
(o in alternativa il Combitube) e recentemente la cannula orofaringea cuffiata (COPA).
L'ampia letteratura sulla maschera laringea la indica come la più appropriata
nonostante non sia esente dal rischio di rigurgito e inalazione. Mentre è
largamente accettato questo ruolo in emergenza, controverso resta ancora il suo
impiego, sopratutto nella versione standard, come mezzo per intubare alla cieca
direttamente o tramite l'inserimento preliminare di un introduttore.
PREMESSA ALLE RACCOMANDAZIONI
1) si intende per
"tentativo",
oltre all'introduzione del tubo,
anche la semplice
laringoscopia
2) si intendono come presidi e procedure
"alternativi" quelli destinati ai tentativi d'intubazione successivi al primo,
eseguito con metodica standard; sono di prima scelta:
3) altri presidi proposti dalla letteratura
come "alternativi" non sono stati considerati di prima scelta; tra di essi i
seguenti:
|
a) lama laringoscopica retta
(di Miller) |
|
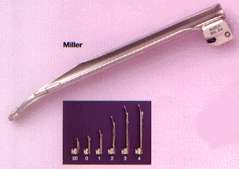
|
|
b) laringoscopio di
McCoy |
|
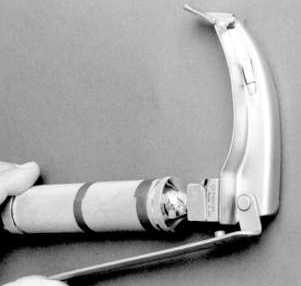
|
4) si ritiene che uno specifico carrello
con tutti i presidi, "alternativi" di prima e seconda scelta, indispensabili
e non indispensabili, non sia nè necessario, nè economico; si privilegia perciò
il criterio di distinzione tra presidi indispensabili (di cui
disporre in ogni sala operatoria) e presidi non indispensabili (eventualmente
disponibili su richiesta)
5)
si considerano
presidi
indispensabili
i seguenti:
a) laringoscopio di
Macintosh
con lame curve (media e lunga) |
b)
tubi tracheali di misura
diversa |
 |
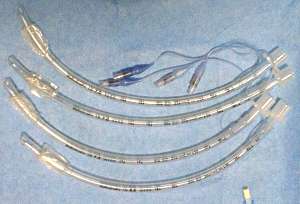 |
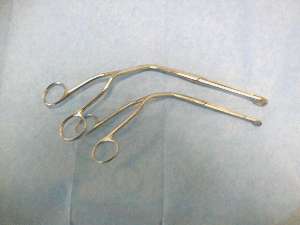
| c) pinza di Magill |
d) mandrino corto
malleabile o sostituti |
 |
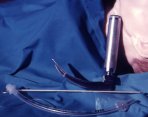 |
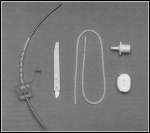
| g) agocannula per puntura
crico-tiroidea almeno 15 G |
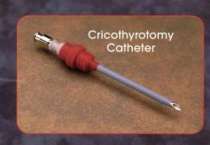
h) set per cricotirotomia
percutanea. |
 |
 |
6) si considerano presidi dei quali si può
poter disporre in tempo successivo su eventuale richiesta i seguenti:
RACCOMANDAZIONI
| 1) È indispensabile dare sempre la
priorità assoluta alla ossigenazione (B). 2) È consigliabile che l'anestesista, ad
ogni tentativo dintubazione, si ponga il problema di scelta di uno schema
farmacologico che consenta un rapido ripristino dello stato di coscienza e
del respiro spontaneo (C).
3) È consigliabile riferirsi alla
classificazione laringoscopica
di Cormack e Lehane (C).
Strutture visualizzate alla
laringoscopia diretta:
1 corde vocali visibili
2 corde vocali parzialmente visibili
3 visibile solo epiglottide
4 epiglottide non visibile
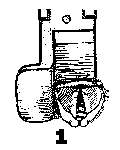 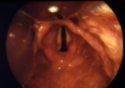
 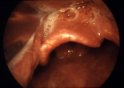
 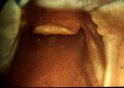
4) È consigliabile rinunciare subito nella
certezza di
laringoscopia di grado 4 (C).
5) È consigliabile, negli altri gradi di
visione laringoscopica, non superare i tre tentativi dopo la laringoscopia
iniziale (C).
6) È opportuno che i tre tentativi siano
fatti non usando sempre la stessa tecnica, ma presidi e procedure
"alternativi" (C).
7) È indispensabile riossigenare il
paziente e valutarne la ventilabilità prima di un nuovo tentativo (C).
8) Non si consiglia di proseguire nei
tentativi d'intubazione al più piccolo segno di deficit di ossigenazione
(C).
9) È consigliabile la conoscenza della
tecnica dell'introduttore, considerata "alternativa" di prima scelta nel
grado 3 (C).
10) Si considera inevitabile la
prosecuzione di un intervento a rischio di vomito senza intubazione
tracheale se l'emergenza è dichiarata e l'intubazione è fallita (C).
11) E' consigliabile l'impiego della
maschera laringea rispetto alla facciale (C). Il ricorso ad essa in
emergenza non deve essere tardivo quando può diventare inservibile per
edema traumatico (C).
12) Non si consiglia l'intubazione alla
cieca attraverso la maschera laringea se la ventilazione ottenuta è buona
(C).
13) L'intubazione col fibroscopio tramite
maschera laringea richiede specifica esperienza e non può essere
considerata procedura abituale (C).
14) Non si consiglia l'intubazione nasale
alla cieca (B).
15) Non si consiglia la fibroscopia quale
procedura "alternativa" nella difficoltà imprevista, se non in mani
esperte (C).
16) Si ritiene consigliabile che un
carrello con fibroscopia sia disponibile in ospedale per la difficoltà
prevista e per la difficoltà imprevista al risveglio del paziente (C) .
17) Si estende tale considerazione anche al
materiale per eseguire una intubazione retrograda (C).
18) È indispensabile acquisire esperienza
con i diversi presidi al di fuori delle situazioni di urgenza-emergenza
sia sul manichino, sia in sala anatomica, sia nella difficoltà simulata in
sala operatoria (B).
|
5.9. La letteratura suggerisce modalità diverse
per controllare il posizionamento corretto del tubo nella via aerea dopo una
intubazione tracheale normale o difficoltosa. Vengono proposti:
| a) la
visione fibroscopica
degli anelli o della
carena |
| b) il rilievo di
curve capnografiche
multiple di
morfologia inconfondibile |
| c) la visione laringoscopica delle
aritenoidi dietro il tubo |
| d) l'aspirazione con siringa di elevata
capacità o bulbo autoespansibile |
| e) la connessione ad una fonte di
ultrasuoni |
| f) l' auscultazione del torace |
| g) il rilevamento chimico di CO2
nell'espirato |
Solo le prime due vengono considerate ad elevata
sicurezza.
RACCOMANDAZIONI
| 1) |
Dopo ogni intubazione e, in
particolare, dopo una intubazione dimostratasi difficoltosa, è
indispensabile verificare la corretta posizione del tubo tracheale (B).
|
| 2) |
Si consiglia di ricorrere al rilievo
del CO2 espirato o alla fibroscopia (C). |
| 3) |
Le curve capnometriche osservate devono
essere ripetute e di morfologia inconfondibile (C). |
5.10. L'estubazione in sicurezza.
Dopo intubazione difficoltosa, è stata descritta
l'elevata incidenza di danni traumatici alle vie aeree superiori e la
possibilità di sviluppo di edema traumatico del faringe e dell'ingresso
laringeo; alla rimozione del tubo, è stata descritta asfissia difficilmente
controllabile. Una strategia di estubazione non è stata mai chiaramente
indicata. È stato proposto di valutare se il paziente riesce a respirare
spontaneamente "intorno" al tubo (a cuffia sgonfia e tubo chiuso).
La procedura che può dare maggiore certezza di
poterlo reintubare immediatamente consiste nell'introdurre nel tubo, prima della
sua rimozione, di un introduttore cavo o di un tube-exchanger e nel lasciarlo
temporaneamente in situ a paziente sveglio con un flusso continuo di ossigeno.
5.11. I danni iatrogeni determinatisi
durante una intubazione difficoltosa possono essere al momento misconosciuti e i
loro segni clinici (secrezioni striate di sangue, enfisema sottocutaneo, dolore
cervicale e toracico, ipertermia, ecc.) e radiologici presentarsi tardivamente.
RACCOMANDAZIONI
| 1) |
È consigliabile estubare il paziente,
dopo intubazione difficoltosa, usando un introduttore o un tube-exchanger
e un flusso continuo di ossigeno (C). |
| 2) |
È indispensabile informare il paziente
in modo esauriente e per iscritto, indicando il tipo di difficoltà
incontrata, la gradazione laringoscopica e la procedura utilizzata per
affrontarla (C). |
| 3) |
È consigliabile sottoporre nel
postoperatorio a controllo clinico mirato il paziente dopo una intubazione
difficoltosa (C). |
6. PIANIFICAZIONE NELLA DIFFICOLTA'
PREVISTA
6.1. Se viene riconosciuta la necessità della
intubazione tracheale, la strategia proposta è influenzata dalla differibilità
dell'atto chirurgico, dalla possibilità di condurre l'intervento in anestesia
loco-regionale, dall'entità del rischio di vomito e inalazione, dall'esperienza
dell'anestesista, dal tipo di attrezzatura disponibile nel servizio di anestesia
o in altri servizi, dal grado di collaborazione del paziente, dalle sue
condizioni cliniche e soprattutto dal grado di difficoltà ipotizzata.
6.2. Se si ha la certezza che l'intubazione sarà
impossibile o si prevede una estrema difficoltà, l'intubazione da sveglio in
anestesia locale (con o senza lieve sedazione) è concordemente ritenuta la
procedura di maggiore sicurezza perché, oltre a garantire il mantenimento del
respiro spontaneo e l'ossigenazione del paziente, permette di identificare
meglio le strutture anatomiche, mantenendo il tono muscolare.
6.3. Se i segni di previsione della difficoltà
sono modesti o "borderline" la letteratura prospetta anche un diverso
comportamento, prevedendo l'induzione dell'anestesia e la successiva valutazione
laringoscopica, con o senza preliminare miorilasciamento.
7. PIANIFICAZIONE NELLA DIFFICOLTA'
GRAVE
PREVISTA
7.1. L'intubazione da sveglio in anestesia locale
richiede che il paziente sia in grado di comprendere la spiegazione della
procedura e collabori allesecuzione dellanestesia di superficie; per questo è
di meno facile applicazione nel bambino e non è realizzabile nel paziente
incapace o ostile.
7.2. Viene
utilizzata l'anestesia
di superficie (mucosa
di orofaringe e/o rinofaringe, ipofaringe, laringe sottoglottica e trachea); è
raramente necessaria l'integrazione con la tronculare (blocco del ramo linguale
del glossofaringeo, blocco del laringeo superiore). L'anestesia di superficie,
specie del percorso intranasale, è spesso incompleta per la mancata
disponibilità in Italia di farmaci molto più attivi della lidocaina. La
lidocaina disponibile è la soluzione al 2% o lo spray al 10%. L'introduzione
attraverso la membrana cricotiroidea di 4 ml di
lidocaina al 2% direttamente in trachea
è largamente usata; è evitata nei pazienti in urgenza e a rischio di inalazione,
nei quali viene proposta la tecnica spray as you go (mediante fibroscopio
con canale operativo sottile).
7.3. Se le condizioni respiratorie del paziente
sono normali e non vi sono timori di compromettere la ventilabilità, viene
spesso associata una lieve sedazione. Questa non è necessaria se si procede alla
intubazione in anestesia locale dopo riemersione dall'anestesia generale. La
letteratura prospetta l'impiego della infusione continua di propofol o di
midazolam o, in urgenza e nel paziente ipoteso, della ketamina. Il piano di
sedazione di sicurezza è considerato uguale o minore del terzo grado della scala
di Ramsay (risposta solo su comando).
7.4. Nel soggetto non collaborante, può essere
impossibile il ricorso alla intubazione da
sveglio;
la procedura più usata è la fibroscopia in narcosi, utilizzando la via nasale o
la via orale con
maschere e presidi che consentano contemporaneamente
la ventilazione. In casi particolari e
con deficit preesistenti di ossigenazione, sono state prese in considerazione,
come procedure di sicurezza prima dell'induzione anestetica, anche la
cricotirotomia e la tracheotomia preliminare in anestesia locale.
7.5. Il ricorso alla
visione
laringoscopica diretta mediante strumenti a fibre
ottiche è
ritenuta la procedura che dà le maggiori garanzie di successo e la maggior
protezione del paziente in queste situazioni.
La fibrobroncoscopia flessibile,
sopratutto se eseguita con strumenti creati espressamente per l'intubazione (più
lunghi e più robusti) consente, oltre alla visione diretta, l'inserimento in
trachea della parte distale dello strumento che, fungendo da introduttore,
costituisce il binario di scorrimento per il tubo. Anche se la procedura può
essere eseguita in narcosi e
per via orale,
facilitata da maschere e cannule apposite, la via nasale a paziente sveglio e in
anestesia locale è considerata la tecnica meno rischiosa e più facile. Resta
comunque una procedura che richiede esperienza preliminare, acquisibile sia
assistendo un esperto, sia eseguendola su manichino. Non essendo procedura
destinata all'urgenza, resta controverso in letteratura se ogni
anestesista debba avere familiarità con il suo impiego o debba ricorrere ad
altri specialisti.
7.6. La fibroscopia per via nasotracheale viene
proposta in letteratura con due modalità di esecuzione:
| a) |
introduzione preliminare dal naso di un
tubo di diametro limitato (6-6,5) fino all'orofaringe; inserimento dello
strumento fino a vedere la glottide; ingresso dello strumento in laringe
fino a metà della trachea; scorrimento del tubo con eventuale rotazione
all'ingresso laringeo; eventuale cambio del tubo con uno di maggior
diametro dopo l'induzione, utilizzando un tube-exchanger |
| b) |
inserimento dello strumento in tubo di
calibro normale o ridotto che viene fissato al manipolo; introduzione nel
naso dello strumento e suo passaggio in trachea; sedazione e/o analgesia,
passaggio rapido del tubo nel naso e poi in trachea. |
7.7. Esistono maschere particolari che consentono
la somministrazione di ossigeno durante l'esecuzione della manovra; viene
utilizzata anche l'insufflazione di ossigeno nel canale operativo del
fibroscopio invece di usarlo solo per l'aspirazione.
7.8.
Strumento con probabilità di successo altrettanto elevate, ma con un campo di
applicazione più ristretto, è il
laringoscopio di Bullard.
Sotto visione fibroscopica diretta, consente l'inserimento in laringe di un
introduttore sul quale viene fatto scorrere il tubo tracheale. Molti propongono
il Bullard come strumento di prima scelta per l'intubazione da sveglio in
presenza di fratture instabili della colonna cervicale.
7.9. Una metodica sottoutilizzata e che viene
considerata una
alternativa poco costosa e rapida
all'impiego del fibroscopio è
l'intubazione guidata
o
retrograda.
Essa ha tuttavia indicazioni meno ampie della fibroscopia, alcune
controindicazioni (anatomia distorta, patologie laringo-tracheali), ma anche il
vantaggio di non essere ostacolata da secrezioni o sangue che limitano la
visibilità col fibroscopio, in particolare dopo ripetuti tentativi di
intubazione.
7.10. Con indicazioni ancora più limitate (collo
fisso per fratture cervicali instabili e limitata apertura della bocca) la
letteratura ha proposto anche il mandrino luminoso nella versione più
sofisticata o Trachlight, procedura "semicieca" ma di costo contenuto e, per
questo, sperimentata in condizioni di mancanza di strumentazione più complessa e
costosa.
7.11. L'impiego della maschera laringea (LMA)
come prima scelta nella intubazione prevista impossibile è stato sconsigliato
dalle linee guida francesi, ma vi è anche chi ha prospettato l'impiego della
maschera laringea in anestesia locale e nel soggetto sveglio quando l'apertura
della bocca sia sufficiente per la sua introduzione. Avuta la garanzia della
ventilabilità, sarebbe possibile una sedazione integrativa più marcata e
l'impiego del fibroscopio sarebbe facilitato. La recente versione da intubazione (LMA
Fastrack),
consentirebbe di avere in primo luogo la garanzia di ossigenazione e
ventilazione e farebbe poi da tramite, dopo induzione e rilasciamento, per la
successiva intubazione alla
cieca o, meglio, tramite fibroscopio; per la LMA con metodica alla cieca è
riportato un tasso di insuccesso elevato.
7.12. Un paziente, in urgenza, con grave
difficoltà prevista, alto rischio di inalazione e che si opponga a manovre da
sveglio può essere uno scoglio insormontabile, superabile solo con l'accesso
chirurgico alla via aerea. L'impossibilità di intubazione laringoscopica e il
rischio di vomito sono infatti considerati indicazioni alla fibroscopia da
sveglio senza sedazione. L'assenza di collaborazione e l'urgenza sono tuttavia
controindicazioni relative alla fibroscopia.
RACCOMANDAZIONI
| 1) |
L'anestesista è tenuto ad informare il
paziente in modo dettagliato e ad acquisire il suo consenso sul programma
d'intubazione previsto (C). |
| 2) |
È consigliabile che la difficoltà grave
prevista venga sempre affrontata senza abolire la coscienza e il respiro
spontaneo (B). |
| 3) |
La procedura consigliabile come prima
scelta per il paziente adulto collaborante è la fibroscopia eseguita da
sveglio, in anestesia di superficie (B) e preferibilmente dal naso (C). |
| 4) |
È consigliabile il monitoraggio di una
eventuale sedazione e il suo mantenimento entro il livello 3 della scala
di Ramsay (C). |
| 5) |
Non è consigliabile, nella grave
difficoltà prevista, condurre l'intervento chirurgico, qualora fosse
possibile, in anestesia periferica (plessica, peridurale, subaracnoidea)
senza alcuna possibilità di protezione delle vie aeree in caso di
complicanza (C). |
| 6) |
Non è consigliabile l'impiego della
maschera laringea come mezzo per intubazione alla cieca (C); può essere
proponibile come preliminare alla fibroscopia (C). |
| 7) |
In assenza di collaborazione da parte
del paziente, non è consigliabile il ricorso alla fibroscopia in narcosi
se non vi è specifica esperienza (C). |
| 8) |
È indispensabile che la possibilità di
intubare col fibroscopio sia garantita per ogni servizio di anestesia, o
disponendone in proprio, o ricorrendo ai servizi di otorinolaringoiatria o
di endoscopia (C). È consigliabile che in condizioni elettive e in
mancanza di tale strumentazione, il paziente venga indirizzato ad altro
ospedale dotato di adatta attrezzatura e di esperti del settore (C).
|
| 9) |
L'impiego della intubazione retrograda
è consigliabile quale sostituto rapido ed economico della fibroscopia (C). |
| 10) |
Nell'emergenza asfittica non è
consigliabile l'impiego della intubazione retrograda (C). |
| 11) |
È consigliabile la manovra di Sellick
(compressione della cricoide con sostegno del collo) in ogni procedura
destinata all' intubazione di pazienti in narcosi e ad alto rischio di
vomito (C). |
8. PIANIFICAZIONE NELLA DIFFICOLTA'
BORDERLINE
8.1. Il rischio di avere un paziente inintubabile
e non più ventilabile dopo induzione, quando la difficoltà prevista è modesta, è
considerato molto basso. Vi è stato inoltre il tempo necessario per preparare e
verificare le attrezzature indicate al paragrafo sulla difficoltà imprevista sia
come presidi alternativi, sia come presidi indispensabili.
La preossigenazione
e la
valutazione della ventilabilità sono procedure considerate ormai abituali in
queste situazioni.
8.2. La preossigenazione è un accorgimento
considerato più efficace in respiro spontaneo e nel soggetto sveglio che a
induzione avvenuta e a paziente rilasciato.
Viene proposta perciò la
ventilazione spontanea in maschera facciale e ossigeno puro per non meno di 3
minuti o l'esecuzione di 5 capacità vitali forzate.
La riserva d'ossigeno e quindi il tempo di apnea disponibile sono ritenuti
minori nei bambini, nella gravida, negli insufficienti respiratori cronici e
negli obesi.
8.3. La ventilabilità di un paziente è in genere
difficile da valutare. La letteratura poco dice al proposito, salvo segnalare
che alcuni dei fattori che rendono difficile l'intubazione (obesità,
macroglossia, collo corto, non estensione della testa, patologia orofaringe e
laringe, mento sfuggente) possono essere anche predittivi di difficoltà a
ventilare. La presenza della barba e di ostruzione nasale peggiora la
ventilabilità in maschera facciale. La glossoptosi successiva all'induzione e ai
miorilassanti può renderla impossibile.
8.4. Dopo l'induzione della narcosi, la
laringoscopia è considerata più facile se vi è miorilasciamento farmacologico,
ma in alcuni casi viene proposta l'introduzione del laringoscopio prima della
miorisoluzione. Sulla scelta del miorilassante la letteratura è discordante, ma
il consiglio di scegliere la succinilcolina è ancora attuale quando si procede
ad induzione in condizioni di difficoltà (modesta) prevista. Tale
raccomandazione è costante nelle flow-chart in ostetricia.
8.5. La gradazione laringoscopica, come per le
situazioni impreviste, orienta l'anestesista nelle scelte successive.
8.6. Nel paziente con difficoltà prevista
modesta, ma con sospetto di difficoltà a ventilare o con rischio di vomito o
senza adatte attrezzature, viene privilegiata attualmente lintubazione da
sveglio, in locale, rispetto alla induzione e intubazione rapida utilizzate nel
passato.
RACCOMANDAZIONI
| 1) |
E' opportuno che l'anestesista, dopo
aver informato il paziente in modo dettagliato ed acquisito il suo
consenso sul programma d'intubazione, prospetti anche la strategia che
intende applicare in caso di insuccesso (ad esempio: risveglio e ricorso
al fibroscopio) (C). |
| 2) |
È
sempre
indispensabile una preossigenazione adeguata e il
monitoraggio continuo della saturazione
durante le manovre (B). |
9. IL PAZIENTE
NON INTUBABILE-NON
VENTILABILE
9.1. Dopo tentativi multipli di laringoscopia e
intubazione, il rischio di inventilabilità in maschera facciale diventa
rilevante, ma è possibile anche che la ventilabilità del paziente peggiori fin
dall'inizio. La difficoltà a mantenere la saturazione in maschera facciale e lo
sviluppo rapido di asfissia erano considerati la giustificante per l'accesso
rapido alla trachea. La letteratura ha poi proposto come valida alternativa, per
poter ventilare il paziente, l'inserimento di una maschera laringea o di
un Combitube. L'impiego di tali presidi può non essere risolutivo
soprattutto se vi è ostacolo all'ingresso laringeo. In questo caso si realizza
una drammatica situazione a rapida evolutività in senso asfittico, correggibile
solo con l'aggressione diretta transcervicale della via aerea.
9.2. Il ricorso alla cosiddetta tracheotomia
urgente da parte del chirurgo presente in sala, oggi non è più considerato
una procedura di prima scelta, perché non sempre vi è esperienza specifica,
perchè la procedura è lunga e non esente da rischi e perchè si
ritiene sempre più spesso che l'ossigenazione in emergenza sia compito specifico
dell'anestesista. La tracheotomia tradizionale viene limitata alle
ostruzioni neoplastiche non intubabili ed eseguita in genere
dall'otorinolaringoiatra in anestesia locale e nel soggetto sveglio.
9.3. Nel soggetto non intubabile - non
ventilabile, le procedure di accesso rapido alla via aerea descritte
dalla letteratura come prima scelta sono la puntura tracheale
e la cricotirotomia percutanea,
con impiego
preferenziale della membrana crico-tiroidea come via d'ingresso.
9.4. La
puntura
tracheale.
La membrana crico-tiroidea viene descritta come
il punto più superficiale della via aerea ed è facilmente identificabile nella
maggior parte dei pazienti. Il suo superamento con un'
ago cannula per uso venoso
di adeguato diametro (14-15 G) consente, dopo verifica di corretto
posizionamento con la prova di aspirazione, di collegarsi ad una fonte di
ossigeno ad alta pressione (Jet-ventilation)
o a bassa pressione (by-pass o va-e-vieni dell'apparecchio di anestesia). La
letteratura suggerisce diverse modalità di collegamento e segnala il rischio di
barotrauma se lo scarico verso l'alto è in qualche modo ostacolato. Limiti della
procedura sono considerati l'impossibilità che, oltre ad ossigenare, si riesca a
ventilare e la facilità con la quale l'agocannula può piegarsi o fuoriuscire.
Sono anche descritti danni iatrogeni.
9.5. La
cricotirotomia.
Tale procedura, indicata anche come
cricotiroidotomia o laringofissura o coniotomia, veniva
eseguita a cielo aperto, ma la tecnica percutanea è più attuale e più diffusa
anche per la disponibilità di numerosi set commerciali. La procedura sfrutta tre
diverse modalità: a)
introduzione contemporanea di ago tagliente e
cannula, b)
introduzione di cannula 4 ID su mandrino
introduttore curvo con sistema non Seldinger,
c)
introduzione di cannula 4 ID o superiore con sistema
Seldinger.
La letteratura non riporta dati sufficienti per
una chiara definizione di vantaggi e svantaggi di ciascuna metodica, con
riferimento in particolare al tempo di esecuzione, ai rischi iatrogeni di falsa
strada, alla curva di apprendimento.
RACCOMANDAZIONI
| 1) |
È indispensabile il ricorso precoce
all'accesso tracheale rapido per l'ossigenazione del paziente qualora l'intubazione
sia fallita e la ventilazione risulti difficoltosa o impossibile (B).
|
| 2) |
È indispensabile che le procedure di
accesso tracheale rapido facciano parte del bagaglio culturale normale
dello specialista in anestesia-rianimazione (C). |
| 3) |
Si ritiene che il ricorso all' ausilio
del chirurgo o la delega ad esso di tali procedure non debbano essere più
sistematici, ma costituiscano una evenienza eccezionale (C). |
| 4) |
È indispensabile che ogni anestesista
conosca la manovra di ossigenazione di emergenza mediante puntura
tracheale e/o cricotirotomia percutanea (C). |
| 5) |
Non essendo nessuna di tali procedure
esente da rischi, è consigliabile acquisire esperienza adeguata (sul
manichino, su trachea artificiale, in sala anatomica, sul paziente da
sottoporre a laringectomia, in terapia intensiva) con almeno un set da
cricotirotomia percutanea (C). |
10.
L'INSEGNAMENTO E L'ACQUISIZIONE DI
ESPERIENZA
10.1. Anche se il singolo anestesista non potrà
avere necessariamente esperienza di tutte le tecniche, è ritenuta necessaria
almeno la loro conoscenza teorica. Essendo suo compito specifico garantire una
efficace ossigenazione in condizioni elettive e di emergenza, la parte teorica e
la parte applicativa pratica in tale settore sono diventate necessariamente
inscindibili.
10.2. L'insegnamento nelle scuole di specialità
in Anestesia e Rianimazione prevede uno spazio per le vie aeree difficili, sia
per la parte teorica sia per la parte di applicazione pratica e la
programmazione di una graduale applicazione sul paziente sotto il controllo di
esperti.
10.3. È stato ampiamente provato che, essendo
sostanzialmente rari i casi nei quali è veramente difficile il controllo delle
vie aeree, la pratica quotidiana non sia sufficiente a formare una adeguata
esperienza nello specialista se non dopo 7-10 anni di professione. Per questo si
è dimostrato utile proporre, all'interno della formazione continua, anche
specifici corsi di aggiornamento teorico-pratici, realizzati secondo una
metodologia precisa e controllata da organismi istituzionali, quali le Società
Scientifiche.
11. IL PROBLEMA
PEDIATRICO
La Commissione ritiene che le le problematiche
pediatriche e le raccomandazioni relative debbano essere oggetto di trattazione
specialistica separata.
12.
BIBLIOGRAFIA
a) linee guida
1) Practice Guidelines for Management of the
Difficult Airway. A Report by the American Society of Anesthesiologists Task
Force on Management of the Difficult Airway. Anesthesiology 1993; 78:597-602.
2) Société française d'anesthésie et de réanimation: Expertise collective,
intubation difficile. Ann. Fr. Anesth. Réanim. 1996; 15:207-214.
b) testi consigliati
1) Airway Management: Principles and Practice.
Benumof JL editor, Mosby, St.Louis, 1996.
2) Principles of Airway Management. 2nd ed, Finucane BT and Santora AH editors,
Mosby, St.Louis,1996.
3) Difficulties in Tracheal Intubation. 2nd ed, Latto IP and Vaughan RS editors,
Saunders, London,1997.
La bibliografia completa utilizzata dalla
Commissione per la stesura delle raccomandazioni è a disposizione di chi ne
faccia richiesta al seguente indirizzo: Al Coordinatore Commisssione SIAARTI
"Vie aeree difficili", Prof. G.Frova, 1° Servizio di Anestesia e Rianimazione,
Spedali Civili, Piazza Ospedale 1, 25125 Brescia, Italy.
|
|

